VARIVAX
Laboratoire : MSD France
Mise à jour le 24/10/2025 de la rubrique « Mises en garde spéciales et précautions d'emploi » avec l'ajout d’un paragraphe sur le risque d’encéphalite post-vaccinale.
Description
Vaccin vivant atténué contre la varicelle.
Forme et Présentation
VARIVAX, poudre et solvant pour suspension injectable en seringue préremplie.
Vaccin varicelleux (vivant)
Poudre blanche à blanc cassé et solvant liquide clair, incolore.
Nature et contenu de l'emballage extérieur
Flacon
- Poudre en flacon (verre de Type I) muni d'un bouchon (caoutchouc butyle) et un capuchon amovible (aluminium).
Seringue préremplie
- Solvant en seringue préremplie (verre de Type I) munie d'un bouchon-piston (caoutchouc bromo ou chlorobutyle) et d'un capuchon d'embout (caoutchouc styrène-butadiène), sans aiguille.
Boîte de 1 ou 10 doses. - Solvant en seringue préremplie (verre de Type I) munie d'un bouchon-piston (caoutchouc bromo ou chlorobutyle), et d'un capuchon d'embout (caoutchouc styrène-butadiène), avec deux aiguilles séparées dans une plaquette thermoformée.
Boîte de 1 ou 10 doses.
Toutes les présentations peuvent ne pas être commercialisées.
Composition
Une dose (0,5 mL) contient après reconstitution :
1. Antigène
- Virus de la varicelle * souche Oka/Merck (vivant, atténué) 3 1 350 UFP **
** UFP = unité formant plages.
2. Excipients
Poudre
- Saccharose
- Gélatine hydrolysée
- Urée
- Chlorure de sodium
- L-glutamate monosodique
- Phosphate disodique anhydre
- Phosphate monopotassique
- Chlorure de potassium
Solvant
- Eau pour préparations injectables
A l'état de traces
- Néomycine
Indications
VARIVAX est indiqué chez les sujets à partir de 12 mois pour la prévention de la varicelle (voir rubriques "Posologie" et "Pharmacodynamie").
VARIVAX peut être administré aux nourrissons à partir de l'âge de 9 mois dans certaines circonstances telles que conformément au calendrier vaccinal national ou lors de situations épidémiques(voir rubriques "Posologie", "Interactions" et "Pharmacodynamie").
VARIVAX peut aussi être administré aux sujets "réceptifs" exposés à la varicelle. Une vaccination dans les 3 jours suivant l'exposition peut prévenir une infection clinique ou modifier son développement. De plus, il existe des données limitées indiquant que la vaccination jusqu'à 5 jours après l'exposition pourrait modifier le développement de l'infection (voir rubrique "Pharmacodynamie").
Posologie
VARIVAX doit être utilisé sur la base des recommandations officielles.
1. Sujets de moins de 9 mois
VARIVAX ne doit pas être administré aux sujets de moins de 9 mois.
2. Sujets de 9 mois et plus
Les sujets doivent recevoir 2 doses de VARIVAX pour assurer une protection optimale contre la varicelle (voir rubrique "Pharmacodynamie").
3. Sujets entre 9 mois et 12 mois
Dans le cas où la vaccination est initiée entre 9 mois et 12 mois, une seconde dose est nécessaire et doit être administrée après un intervalle minimum de 3 mois (voir rubrique "Pharmacodynamie").
4. Sujets de 12 mois à 12 ans
Pour les sujets de 12 mois à 12 ans, un intervalle d'au moins un mois doit être respecté entre la première et la deuxième dose (voir rubrique "Pharmacodynamie").
Note : Les recommandations officielles applicables peuvent varier pour ce qui concerne le besoin d'une ou deux doses et l'intervalle entre les doses de vaccins contenant la valence varicelle.
Les sujets âgés de 12 mois à 12 ans présentant une infection VIH asymptomatique [CDC classe 1] et ayant un pourcentage de lymphocytes T CD4+ ≥ 25 %, doivent recevoir deux doses administrées à un intervalle de 12 semaines.
5. Sujets de 13 ans et plus
Les sujets âgés de 13 ans et plus doivent recevoir deux doses administrées à un intervalle de 4 à 8 semaines. Si l'intervalle entre les doses excède 8 semaines, la deuxième dose doit être administrée le plus tôt possible (voir rubrique "Pharmacodynamie").
Des données sur l'efficacité protectrice sont disponibles sur une période de 9 ans après la vaccination (voir rubrique "Pharmacodynamie"). Cependant, la nécessité d'une dose de rappel n'a pas été établie.
Si VARIVAX doit être administré à des sujets séronégatifs vis-à-vis de la varicelle avant une période d'immunosuppression prévue ou possible (tels ceux en attente d'une transplantation d'organe et ceux en rémission d'une maladie maligne), le programme de vaccination devra tenir compte de l'intervalle après la deuxième dose pour que la protection maximale soit obtenue (voir rubriques "Contre-indications", "Mises en garde et précautions d'emploi" et "Pharmacodynamie").
Il n'existe pas de donnée concernant l'efficacité ou la réponse immunitaire à VARIVAX chez les personnes séronégatives âgées de plus de 65 ans.
Mode d'administration
Le vaccin doit être injecté par voie intramusculaire (IM) ou par voie sous-cutanée (SC).
Le vaccin doit être injecté de préférence dans la région antérolatérale supérieure de la cuisse chez les enfants plus jeunes et dans la région deltoïdienne chez les enfants plus âgés, les adolescents et les adultes.
Le vaccin doit être administré par voie sous-cutanée chez les sujets présentant une thrombocytopénie ou tout trouble de la coagulation.
NE PAS INJECTER PAR VOIE INTRAVASCULAIRE.
Précautions à prendre avant manipulation ou administration du produit : voir rubrique "Manipulation".
Contre-indications
Antécédents d'hypersensibilité à un vaccin contre la varicelle, à l'un des excipients, à la gélatine ou à la néomycine (qui peuvent être présentes à l'état de traces, voir rubriques "Mises en garde et précautions d'emploi").
Dyscrasies sanguines (troubles de la crase), leucémie, lymphomes de tout type ou tout autre néoplasie maligne touchant le système lymphatique et sanguin.
Les sujets recevant un traitement immunosuppresseur (y compris de fortes doses de corticostéroïdes, voir rubrique "Effets indésirables").
Déficit sévère de l'immunité humorale ou cellulaire (primaire ou acquis), par exemple déficit immunitaire combiné sévère, agammaglobulinémie et SIDA, ou infection symptomatique due au VIH ou avec un taux âge-dépendant de lymphocytes T CD4+ chez les enfants de moins de 12 mois :
CD4 + < 25 %; enfants de 12 à 35 mois : CD4 + < 20 %; enfants de 36 à 59 mois : CD4 + < 15 % (voir rubriques "Mises en garde et précautions d'emploi" et "Effets indésirables").
Les sujets ayant des antécédents familiaux de déficit immunitaire héréditaire ou congénital, à moins que l'immunocompétence du sujet à vacciner ne soit démontrée.
Tuberculose active non traitée.
Toute maladie avec de la fièvre>38,5 °C ; une température inférieure ne constitue pas en elle-même une contre-indication à la vaccination.
Grossesse. De plus, une grossesse doit être évitée dans le mois suivant la vaccination (voir rubrique"Grossesse").
Mises en garde et précautions d'emploi
Traçabilité
Afin d’améliorer la traçabilité des médicaments biologiques, le nom et le numéro de lot du produit administré doivent être clairement enregistrés.
Comme pour tout vaccin injectable, un traitement médical approprié doit être disponible immédiatement et une surveillance effectuée au cas où une réaction anaphylactique rare surviendrait après l'administration du vaccin.
Comme pour d'autres vaccins, des réactions d'hypersensibilité sont possibles, vis-à-vis de la substance active, mais également de tous les excipients mentionnés à la rubrique "Composition" ou à la néomycine (qui peut être présente à l'état de traces voir rubriques "Composition" et "Contre-indications").
Comme d'autres vaccins, VARIVAX peut ne pas protéger tous les sujets contre la maladie. Les essais cliniques ont estimé que l'efficacité se manifestait 6 semaines après une dose administrée chez les sujets âgés jusqu'à 12 ans, ou 6 semaines après la deuxième dose chez les sujets plus âgés (voir rubrique "Pharmacodynamie").
La vaccination peut être envisagée chez les patients présentant certains déficits immunitaires chez qui les bénéfices attendus sont supérieurs aux risques (par exemple sujets infectés par le VIH asymptomatiques, déficits en sous-classe d'IgG, neutropénie congénitale, maladie granulomateuse chronique, déficits en complément).
Les patients immunodéprimés ne présentant pas de contre-indication à cette vaccination (voir rubrique "Contre-indications") peuvent ne pas répondre aussi bien que les sujets immunocompétents, par conséquent, certains de ces patients peuvent contracter la varicelle en cas de contact, malgré l'administration appropriée du vaccin. Ces patients doivent être attentivement surveillés, afin de détecter tout signe de varicelle.
Les personnes vaccinées doivent éviter l'utilisation de salicylés pendant 6 semaines après la vaccination (voir rubrique "Interactions").
Transmission
La transmission du virus vaccinal peut survenir dans de rares cas entre les sujets sains vaccinés développant ou non une éruption de type varicelle et des sujets contacts tels que sujets sains "réceptifs", femmes enceintes et immunodéprimés (voir rubrique "Effets indésirables").
Ainsi, les sujets vaccinés doivent éviter, dans la mesure du possible, d'avoir des contacts proches avec des sujets "réceptifs" à haut risque, pendant au moins 6 semaines suivant la vaccination.
S'il s'avère impossible au sujet vacciné d'éviter tout contact avec des sujets à haut risque, le risque potentiel de transmission du virus vaccinal devra être évalué, avant de vacciner, par rapport au risque d'acquérir et de transmettre le virus sauvage de la varicelle (voir rubrique "Effets indésirables").
Sont considérés comme sujets à haut risque :
- les sujets immunodéprimés (voir rubrique "Contre-indications") ;
- les femmes enceintes sans antécédent connu de varicelle ou présentant une sérologie négative ;
- les nouveau-nés de mère sans antécédent connu de varicelle ou présentant une sérologie négative.
Encéphalite
Des cas d'encéphalite ont été signalés suite à l’administration post-commercialisation de vaccins varicelleux vivants atténués. Dans quelques cas, des issues fatales ont été observées, en particulier chez les patients immunodéprimés (voir la rubrique "Contre-indications"). Il convient d’indiquer aux personnes vaccinées ou à leurs parents de consulter rapidement un médecin en cas de symptômes évocateurs d’une encéphalite après la vaccination, tels qu'une perte ou une diminution du niveau de conscience, des convulsions ou une ataxie accompagnée de fièvre et de maux de tête.
Sodium
Ce médicament contient moins de 1 mmol (23 mg) de sodium par dose et est considéré comme étant essentiellement « sans sodium ».
Potassium
Ce médicament contient moins de 1 mmol (39 mg) de potassium par dose et est considéré comme étant essentiellement « sans potassium ».
Interactions
VARIVAX ne doit pas être mélangé avec un autre vaccin ou un autre médicament dans la même seringue. Les autres vaccins injectables ou médicaments doivent être administrés séparément et en des sites d'injection différents.
Administration concomitante avec d'autres vaccins
VARIVAX a été administré à des enfants, de façon concomitante mais en un site d'injection séparé, avec un vaccin combiné rougeole, oreillons, rubéole, un vaccin conjugué Haemophilus influenzae type b, un vaccin hépatite B, un vaccin diphtérie/tétanos/coqueluche à germes entiers, et un vaccin à virus polio oral. Il n'y a pas eu de différence clinique notable de la réponse immunitaire vis-à-vis des antigènes. Si le vaccin varicelleux (vivant) (souche Oka/Merck) n'est pas administré simultanément avec le vaccin à virus vivant rougeole, oreillons et rubéole, un intervalle d'un mois entre deux vaccins à virus vivant doit être respecté.
L'administration simultanée de VARIVAX et des vaccins combinés tels que tétravalents, pentavalents ou hexavalents avec diphtérie, tétanos et coqueluche acellulaire [DTaP] n'a pas été évaluée.
La vaccination doit être reportée de 5 mois au moins après une transfusion sanguine ou plasmatique, ou l'administration d'immunoglobulines humaines normales ou d'immunoglobulines spécifiques de la varicelle.
L'administration de produits sanguins contenant des anticorps contre le virus de la varicelle, y compris les immunoglobulines spécifiques de la varicelle ou d'autres immunoglobulines, durant le mois qui suit l'administration d'une dose de VARIVAX, peut diminuer la réponse immunitaire au vaccin et, ainsi, réduire son efficacité. Aussi, l'administration d'un de ces produits doit être évitée pendant un mois après l'administration d'une dose de VARIVAX, à moins que cela ne soit considéré comme essentiel.
Les sujets vaccinés doivent éviter l'utilisation de salicylés pendant les 6 semaines suivant la vaccination avec VARIVAX car des cas de syndrome de Reye ont été rapportés après prise de salicylés en cas de varicelle(voir rubrique "Mises en garde et précautions d'emploi").
Fertilité
Aucune étude de reproduction chez l'animal n'a été conduite avec VARIVAX. Le potentiel de VARIVAX à altérer la fécondité n'a pas été évalué.
Grossesse
Les femmes enceintes ne doivent pas être vaccinées avec VARIVAX.
Aucune étude n'a été conduite avec le vaccin chez la femme enceinte. Toutefois, aucun effet délétère sur le fœtus n'a été documenté après l'administration chez la femme enceinte de vaccins contre la varicelle. On ne sait pas si VARIVAX peut provoquer des dommages chez le fœtus lorsqu'il est administré à une femme enceinte ou s'il peut affecter la reproduction. Toute grossesse doit être évitée dans le mois suivant la vaccination. Il convient de conseiller aux femmes ayant l'intention de débuter une grossesse de différer leur projet.
Allaitement
En raison du risque théorique de transmission de la souche virale du vaccin de la mère à l'enfant, VARIVAX n'est généralement pas recommandé pour les femmes qui allaitent (cf Mises en garde et précautions d'emploi). La vaccination des femmes exposées n'ayant pas d'antécédent de varicelle ou connues pour être séronégatives devra être évaluée au cas par cas.
Effets indésirables
1. Résumé des effets indésirables
1.1. Résumé du profil de tolérance
Lors des essais cliniques, des formulations congelées et réfrigérées du vaccin varicelleux (vivant, souche Oka/Merck) ont été administrées à environ 17.000 sujets sains âgés de 12 mois et plus, et surveillés pendant 42 jours après chaque dose. Il n'y a pas eu d'augmentation du risque d'événement indésirable en cas d'utilisation de Varivax chez les sujets séropositifs vis-à-vis de la varicelle. Le profil de tolérance du vaccin varicelleux (vivant, souche Oka/Merck) réfrigéré était en général similaire au profil de tolérance des formulations précédentes du vaccin.
Dans une étude en double aveugle contrôlée contre placebo conduite chez 956 sujets sains âgés de 12 mois à 14 ans, dont 914 étaient séronégatifs vis-à-vis de la varicelle, les seuls événements indésirables observés, à un taux significativement supérieur chez les vaccinés par rapport aux sujets ayant reçu le placebo, ont été douleur (26,7 % contre 18,1 %) et rougeur (5,7 % contre 2,4 %) au point d'injection, et éruption de type varicelle en dehors du point d'injection (2,2 % contre 0,2 %).
Au cours d'un essai clinique, 752 enfants ont reçu VARIVAX soit par voie intramusculaire, soit par voie sous-cutanée. Le profil de tolérance général du vaccin administré par l'une ou l'autre des deux voies d'administration était comparable, bien que les réactions aux sites d'injection aient été moins fréquentes dans le groupe IM (20,9 %) par rapport au groupe SC (34,3 %).
Dans une étude après commercialisation avec le vaccin varicelleux (vivant) (souche Oka/Merck), conduite pour évaluer sa tolérance à court terme (suivi à 30 ou 60 jours) chez environ 86 000 enfants âgés de 12 mois à 12 ans, et chez 3 600 sujets âgés de 13 ans et plus, aucun événement indésirable grave relié au vaccin n'a été rapporté.
1.2. Résumé des effets indésirables
1.2.1. Etude cliniques
Dans les études cliniques au cours desquelles le lien de causalité a été évalué (5.185 sujets), les événements indésirables suivants, reliés chronologiquement à la vaccination, ont été rapportés.
Les événements indésirables sont classés par catégories de fréquence utilisant la convention suivante :
- très fréquent (≥ 1/10) ;
- fréquent (≥ 1/100 et < 1/10) ;
- peu fréquent (≥ 1/1000 et < 1/100) ;
- rare (≥ 1/10 000 et < 1/1000).
1.2.1.1. Sujets sains âgés de 12 mois à 12 ans (une dose)
Troubles de la circulation sanguine et lymphatique
- Rare : lymphadénopathie, lymphadénite, thrombocytopénie.
Troubles du système nerveux
- Peu fréquent : céphalées, somnolence.
- Rare : apathie, nervosité, agitation, hypersomnie, rêves anormaux, changements émotionnels, démarche anormale, convulsions fébriles, tremblements.
Troubles oculaires
- Peu fréquent : conjonctivite.
- Rare : conjonctivite aiguë, larmoiement, oedème de la paupière, irritation.
Troubles de l'oreille et du conduit auditif
- Rare : otalgie.
Troubles respiratoires, thoraciques et médiastinaux
- Peu fréquent : toux, congestion nasale, congestion respiratoire, rhinorrhée.
- Rare : sinusite, éternuement, congestion pulmonaire, épistaxis, rhinite, respiration sifflante (wheezing), bronchite, infection respiratoire, pneumonie.
Troubles du métabolisme et de la nutrition
- Peu fréquent : anorexie.
Infections et infestations
- Fréquent : infection respiratoire haute.
- Peu fréquent : gastro-entérite, otite, otite moyenne, pharyngite, varicelle, exanthème viral, infection virale.
- Rare : Infection, Syndrome pseudo-grippal.
Troubles gastro-intestinaux
- Peu fréquent : diarrhée, vomissements.
- Rare : douleur abdominale, nausée,rectorragie, aphte.
Troubles cutanés et des tissus sous-cutanés
- Fréquent : éruption, éruption de type rougeole/rubéole, éruption de type varicelle (éruption généralisée avec une médiane à 5 lésions).
- Peu fréquent : dermatite de contact, érythème, prurit, urticaire.
- Rare : rougeur, vésicule, dermatite atopique, éruption de type urticaire, contusion, dermatite, éruption médicamenteuse, infection de la peau.
Troubles musculosquelettiques et du tissu conjonctif
- Rare : douleur musculo-squelettique, myalgies, raideur.
Troubles vasculaires
- Rare : extravasation.
Troubles généraux et anomalies au site d'administration
- Très fréquent : fièvre.
- Fréquent : au site d'injection :érythème, éruption, douleur/sensibilité et tuméfaction au site d'injection ; éruption de type varicelle (médiane à 2 lésions au site d'injection).
- Peu fréquent : asthénie/fatigue, ecchymose, hématome, induration et éruption au site d'injection ; malaise.
- Rare : eczéma, grosseur, chaleur, éruption de type urticaire, décoloration, inflammation, raideur, traumatisme et rugosité/sécheresse au site d'injection ; oedème/gonflement, douleur/sensibilité, sensation de chaleur, chaleur au toucher du site d'injection.
Troubles psychiatriques
- Fréquent : irritabilité.
- Peu fréquent : pleurs, insomnie, troubles du sommeil.
1.2.1.2. Sujets sains âgés de 12 mois à 12 ans (2 doses reçues à 3 mois ou plus d'intervalle)
Les événements indésirables graves suivants, chronologiquement associés à la vaccination, ont été rapportés chez les sujets âgés de 12 mois à 12 ans après l'administration du vaccin varicelleux (vivant, souche Oka/Merck) : diarrhées, convulsions fébriles, arthrite postinfectieuse, vomissements.
Les fréquences des effets indésirables systémiques rapportés au cours des études cliniques après une seconde dose de VARIVAX étaient en général similaires ou plus basses qu'après la première dose. La fréquence des réactions au site d'injection (principalement érythème et gonflement) était plus élevée après la seconde dose (voir rubrique "Pharmacodynamie" pour la description de l'étude).
1.2.1.3. Sujets sains âgés de 13 ans et plus (la majorité recevant 2 doses à 4 à 8 semaines d'intervalle)
Le lien de causalité n'a pas été évalué chez les sujets âgés de 13 ans et plus, à l'exception des effets indésirables graves. Cependant, parmi les études cliniques (1.648 sujets), les effets suivants ont été chronologiquement associés à la vaccination :
Troubles de la peau et des tissus sous-cutanés
- Fréquent : éruption de type varicelle (réaction généralisée avec une médiane de 5 lésions).
Troubles généraux et anomalies au site d'administration
- Très fréquent : fièvre (température prise par voie orale) >= 37,7 °C ; érythème, douleur et gonflement au site d'injection.
- Fréquent : éruption et prurit au site d'injection ; éruption de type varicelle au site d'injection (médiane à 2 lésions).
- Peu fréquent : ecchymose, hématome, induration, engourdissement, chaleur au site d'injection.
- Rare : lourdeur, hyperpigmentation et raideur.
1.2.2. Surveillance après commercialisation
Les effets indésirables suivants ont été spontanément rapportés en relation chronologique avec la vaccination après la commercialisation de Varivax dans le monde 1:
- troubles de la circulation sanguine et lymphatique : anémie aplasique, thrombocytopénie (incluant purpura thrombopénique idiopathique), lymphadénopathie ;
- troubles du système nerveux : accident vasculaire cérébral, convulsions fébriles et non fébriles, syndrome de Guillain-Barré, myélite transverse, paralysie de Bell, ataxie *, vertiges/sensation vertigineuse, paresthésie ;
- troubles respiratoires, thoraciques et médiastinaux : pneumonie ;
- troubles cutanés et des tissus sous-cutanés : syndrome de Stevens-Johnson, érythème polymorphe, purpura de Henoch-Schönlein, infections bactériennes secondaires de la peau et des tissus mous, y compris impétigo et cellulite ;
- infections et infestations : encéphalite 3, pharyngite, varicelle (souche vaccinale), pneumonie 2, zona 2,3, méningite aseptique 3 ;
- troubles généraux et anomalies au site d'administration : irritabilité ;
- troubles du système immunitaire : anaphylaxie (incluant le choc anaphylactique) et phénomènes liés tels que œdème angioneurotique, œdème facial et œdème périphérique ; anaphylaxie chez des sujets avec ou sans antécédents d'allergie ;
- troubles gastro-intestinaux : nausées, vomissements.
2 Ces effets indésirables rapportés avec le vaccin varicelleux (vivant) (souche Oka/Merck) sont aussi rapportés lors d'une varicelle de type sauvage. Le suivi de pharmacovigilance (actif ou passif) n'indique pas d'augmentation du risque de survenue de ces évènements indésirables suite à la vaccination, comparé à ce qu'il est observé au cours de la maladie (voir rubrique "Pharmacodynamie" et Etudes cliniques après commercialisation) ;
3 Voir section 3 de la présente rubrique.
Les éruptions postvaccinales de type varicelle dans lesquelles la souche Oka/Merck a été isolée étaient généralement bénignes (Voir rubrique "Pharmacodynamie").
1.2.3. Description des réactions secondaires sélectionnées
1.2.3.1. Cas de zona dans les études cliniques
Au cours des études cliniques, 12 cas de zona ont été rapportés sur 9.543 sujets vaccinés âgés de 12 mois à 12 ans, lors d'un suivi rapporté à 84.414 personnes par an.
L'incidence calculée représente donc au moins 14 cas pour 100.000 personnes après vaccination, comparé à 77 cas pour 100.000 personnes suite à une infection varicelle de type naturelle. Parmi 1.652 sujets vaccinés âgés de 13 ans et plus, 2 cas de zona ont été rapportés. Les 14 cas rapportés lors des études cliniques étaient tous bénins et aucune séquelle n'a été rapportée.
Dans une autre étude clinique chez des sujets âgés de 12 mois à 12 ans, 2 cas de zona ont été rapportés dans le groupe recevant une dose de vaccin et aucun cas n'a été rapporté dans le groupe recevant deux doses. Les sujets ont été suivis durant les 10 années qui ont suivi la vaccination.
Des données de surveillance active chez des enfants vaccinés avec le vaccin varicelleux vivant (Oka/Merck) et suivis pendant 14 ans après la vaccination ont montré qu'il n'y avait pas d'augmentation de la fréquence du zona par rapport aux enfants ayant présenté la varicelle de type sauvage pendant la période pré-vaccinale. Cependant, l'effet à long terme du vaccin varicelleux vivant (Oka/Merck) sur l'incidence du zona est inconnu à ce jour (voir rubrique "Pharmacodynamie").
1.2.3.2. Complications associées à la varicelle
Des complications de la varicelle provenant de la souche vaccinale telles que le zona et une maladie disséminée comme la méningite aseptique et l'encéphalite ont été signalées chez des sujets immunodéprimés ou immunocompétents. Quelques cas d'encéphalite d’issue fatale ont été observés suite à la vaccination avec des vaccins varicelleuxvivants atténués, en particulier chez les personnes immunodéprimées (voir rubrique "Mises en garde et précautions d'emploi").
1.2.3.3. Transmission
Sur la base de cas isolés rapportés lors de la surveillance après commercialisation, le virus vaccinal peut dans de rares cas être transmis à des personnes en contact avec une personne vaccinée développant ou non une éruption de type varicelle (voir la rubrique "Mises en garde et précautions d'emploi").
1.2.3.4. Utilisation concomittante du vaccin varicelleux (vivant, souche Oka/Merck) avec d'autres vaccins pédiatriques
Lors de l'administration simultanée du vaccin varicelleux (vivant, souche Oka/Merck) avec le vaccin rougeole, oreillons, rubéole (R.O.R. VAX) à des sujets âgés de 12 à 23 mois, de la fièvre (>= 38,9 °C, température prise par voie orale, 0 à 42 jours après vaccination) a été rapportée à un taux de 26 à 40 %. Voir également la rubrique "Interactions".
1.2.4. Autres populations particulières
Sujets immunodéprimés (voir rubrique"Contre-indications").
Rétinite nécrosante, rapportée après commercialisation chez des sujets immunodéprimés.
Personnes âgées
L'expérience des essais cliniques n'a pas permis d'identifier de différence dans le profil de tolérance entre les personnes âgées (sujets de 65 ans et plus) et les sujets plus jeunes.
2. Effets sur l'aptitude à conduire des véhicules et à utiliser des machines
Les effets sur l'aptitude à conduire des véhicules et à utiliser des machines n'ont pas été étudiés.
3. Surdosage
L'administration par erreur d'une dose plus importante que la dose recommandée de vaccin varicelleux (vivant) (souche Oka/Merck) a été rapportée (exemples : injection d'une plus forte dose, injection de plus d'une dose, intervalle entre deux doses plus court que recommandé). Les évènements indésirables suivants ont été rapportés : rougeur, douleur et inflammation au point d'injection, irritabilité, troubles gastro-intestinaux (par exemple hématémèse, vomissement fécal, gastro-entérite avec vomissement et diarrhée), toux et infection virale. Aucun de ces cas n'a présenté de séquelles à long terme.
4. Déclaration des effets indésirables suspectés
La déclaration des effets indésirables suspectés après autorisation du médicament est importante. Elle permet une surveillance continue du rapport bénéfice/risque du médicament. Les professionnels de santé déclarent tout effet indésirable suspecté via le système national de déclaration : Agence nationale de sécurité du médicament et des produits de santé (ANSM) et réseau des Centres Régionaux de Pharmacovigilance - Site internet :www.signalement-sante.gouv.fr.
Pharmacodynamie
Groupe pharmacothérapeutique : vaccins viraux - virus de la varicelle.
Code ATC : J07BK01.
1. Evaluation de l'efficacité clinique
- Efficacité chez les sujets de moins de 12 mois
L'efficacité clinique n'a pas été évaluée lorsque la vaccination a été initiée chez les sujets de moins de 12 mois.
- Schéma à une dose chez des sujets sains âgés de 12 mois à 12 ans
La compilation des études cliniques effectuées avec les formulations précédentes du vaccin varicelleux (vivant) (souche Oka/Merck) à des doses allant de 1 000 à 17 000 Unité Formant Plages (UFP) environ, montre que la plupart des sujets qui ont reçu le vaccin varicelleux (vivant) (souche Oka/Merck) et qui ont été exposés au virus sauvage de la varicelle ont été totalement protégés ou ont développé une forme bénigne de la maladie.
En particulier, l'efficacité protectrice du vaccin varicelleux (vivant) (souche Oka/Merck) débutant 42 jours après la vaccination a été évaluée selon 3 modalités :
- un essai en double aveugle contrôlé contre placebo sur une période de 2 ans (N = 956; efficacité de 95 à 100 %; formulation contenant 17 430 UFP) ;
- l'évaluation de la protection contre la maladie après exposition au sein du foyer familial pendant une période d'observation de 7 à 9 ans (N = 259; efficacité de 81 à 88 %; formulation contenant 1 000-9 000 UFP), et
- la comparaison sur 7 à 9 ans du nombre de varicelle chez les vaccinés par rapport aux données historiques datant de 1972 à 1978 (N = 5404; efficacité de 83 à 94 %; formulation contenant 1 000-9 000 UFP).
Dans un groupe de 9.202 sujets âgés de 12 mois à 12 ans ayant reçu une dose de vaccin varicelleux (vivant) (souche Oka/Merck), 1 149 cas d'infection (survenant plus de 6 semaines après la vaccination) ont été observés sur une période de plus de 13 ans. Sur les 1 149 cas, 20 (1,7 %) ont été considérés comme sévères (nombre de lésions ≥ 300, température buccale ≥ 37,8°C). Ces données, comparées aux 36 % de cas d'infection sévère observés après infection par le virus sauvage chez les sujets contrôles non vaccinés (données historiques), correspondent à une baisse relative de 95 % des cas d'infection sévère.
La prévention de la varicelle par la vaccination a été étudiée 3 jours après l'exposition dans 2 petits essais contrôlés. La première étude démontrait qu'aucun des 17 enfants n'avait développé la varicelle à la suite d'une exposition au sein du foyer comparé aux 19 enfants sur les 19 contacts non vaccinés. Dans un deuxième essai contrôlé contre placebo, un seul des 10 enfants dans le groupe des vaccinés, contre 12 des 13 sujets dans le groupe placebo, a développé la varicelle. Dans un essai non contrôlé à l'hôpital, 148 patients, dont 35 étaient immunodéprimés, ont reçu une dose de vaccin varicelle 1 à 3 jours après exposition et aucun n'a développé la varicelle.
Les données publiées sur la prévention de la varicelle à 4 et 5 jours après l'exposition sont limitées. Dans un essai randomisé en double aveugle contre placebo, 26 enfants "réceptifs" à la varicelle et ayant dans leur famille un cas de varicelle (frère ou sœur) ont été inclus. Dans le groupe des vaccinés, 4 des 13 enfants (30,8 %) ont développé la varicelle, dont 3 enfants avaient été vaccinés aux 4ème et 5ème jours. Cependant, la maladie a été bénigne (1, 2 et 50 lésions). Au contraire, 12 des 13 enfants (92,3 %) dans le groupe placebo ont développé une varicelle typique (60 à 600 lésions). Ainsi, la vaccination 4 à 5 jours après exposition à la varicelle peut modifier le développement de cas secondaires de varicelle.
- Schéma à deux doses chez des sujets sains âgés de 12 mois à 12 ans
Dans une étude comparant une dose (N = 1 114) à deux doses (N = 1 102) administrées à 3 mois d'intervalle, l'efficacité estimée du vaccin contre toutes les formes de gravité de la varicelle sur une période d'observation de 10 ans était de 94 % pour une dose et de 98 % pour deux doses (p < 0,001). Sur cette période d'observation de 10 ans, le taux cumulé de varicelle était de 7,5 % après une dose et de 2,2 % après deux doses. La plupart des cas de varicelle rapportés chez les sujets vaccinés avec une ou deux doses étaient modérés.
- Schéma à deux doses chez des sujets sains âgés de 13 ans et plus
L'efficacité protectrice après administration de deux doses à 4 à 8 semaines d'intervalle chez des sujets âgés de 13 ans et plus a été évaluée sur la base de l'exposition au sein du foyer pendant 6 à 7 ans après la vaccination. Le taux d'efficacité clinique allait de 80 à 100 %.
2. Immunogénicité du vaccin varicelleux (vivant) (souche Oka/Merck)
- Schéma à une dose chez des sujets sains âgés de 12 mois à 12 ans
Des essais cliniques ont démontré que l'immunogénicité de la formulation réfrigérée est similaire à l'immunogénicité des formulations précédentes qui ont évalué l'efficacité du vaccin.
Il a été montré qu'un titre ≥ 5 gp ELISA unités/mL (gp ELISA est un test hautement sensible non-commercialisé) 6 semaines après vaccination est corrélé à la protection clinique. Cependant, il n'est pas démontré qu'un titre ≥ 0,6 gp ELISA unités/mL soit corrélé à une protection à long terme.
Réponse immunitaire humorale chez les individus âgés de 12 mois à 12 ans
Une séroconversion (qui correspond à un titre d'anticorps ≥ 0,6 gp ELISA unités/mL) a été observée chez 98 % des 9610 sujets sensibles âgés de 12 mois à 12 ans qui ont reçu des doses allant de 1 000 à 50 000 UFP. Des titres d'anticorps contre la varicelle ≥ 5 gp ELISA unités/mL ont été observés chez environ 83 % de ces sujets.
Chez les sujets âgés de 12 à 23 mois, l'administration de VARIVAX (8 000 UFP/dose ou 25 000 UFP/dose) a induit, 6 semaines après la vaccination, des titres d'anticorps contre la varicelle ≥ 5 gp ELISA unités/mL, chez 93 % des sujets vaccinés.
Réponse immunitaire humorale chez les individus âgés de 13 ans et plus
Sur 934 sujets âgés de 13 ans et plus, plusieurs essais cliniques avec le vaccin varicelleux (vivant) (souche Oka/Merck) à des doses variant de 900 à 17 000 UFP, ont montré que le taux de séroconversion (titre d'anticorps ≥ 0,6 gp ELISA unités/mL) observé après une dose de vaccin variait de 73 à 100 % et que la proportion des sujets avec des titres d'anticorps ≥ 5 gp ELISA unités/mL variait de 22 à 80 %.
Après deux doses de vaccin (601 sujets) contenant de 900 à 9 000 UFP, le taux de séroconversion variait de 97 à 100 % et la proportion des sujets avec des titres d'anticorps ≥ 5 gp ELISA unités/mL variait de 76 à 98 %.
Il n'existe pas de données sur la réponse immunitaire de VARIVAX chez les personnes séronégatives vis-à-vis du virus Varicelle Zona âgées de plus de 65 ans.
Immunité humorale en fonction de la voie d'administration
Une étude comparative chez 752 sujets recevant VARIVAX soit par voie intramusculaire soit par voie sous-cutanée a montré une immunogénicité comparable avec les deux voies d'administration.
- Schéma à deux doses chez des sujets sains âgés de 12 mois à 12 ans
Lors d'une étude multicentrique, les enfants sains âgés de 12 mois à 12 ans ont reçu soit une dose de VARIVAX, soit deux doses administrées à 3 mois d'intervalle. Les résultats d'immunogénicité sont présentés dans le tableau ci-dessous.
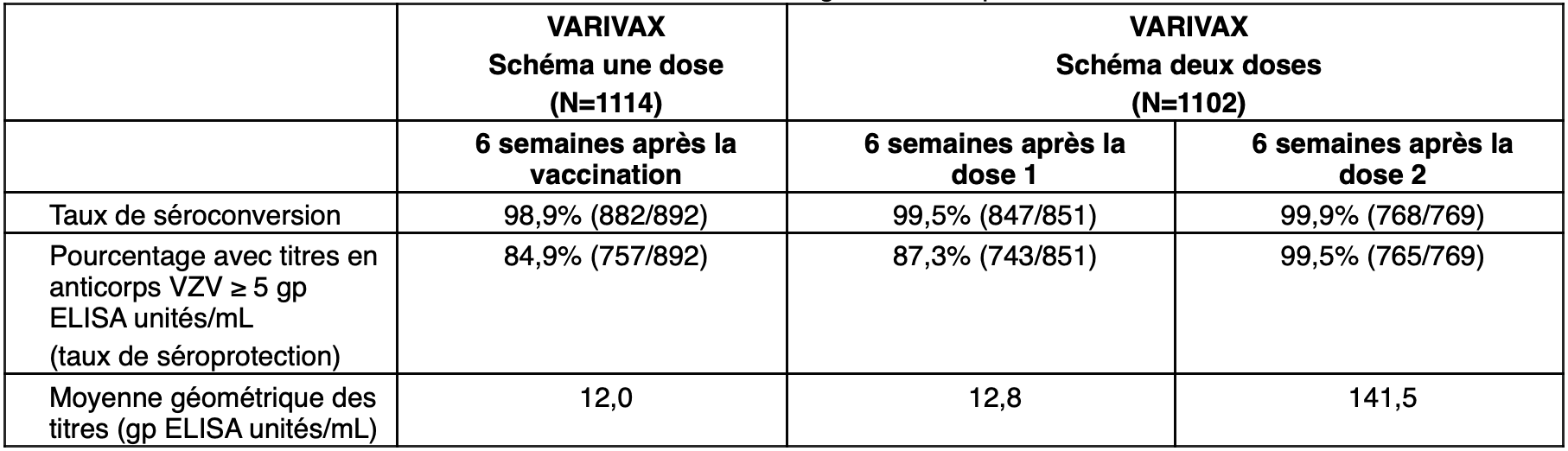

Les résultats de cette étude et d'autres études au cours desquelles une seconde dose de vaccin a été administrée 3 à 6 ans après la dose initiale démontrent un effet rappel significatif de la réponse en anticorps VZV avec une seconde dose. Les niveaux d'anticorps VZV après l'administration de deux doses avec un intervalle de 3 à 6 ans sont comparables à ceux obtenus lorsque les deux doses sont administrées à 3 mois d'intervalle. Les taux de séroconversion étaient approximativement de 100 % après la première dose et de 100 % après la seconde dose. Les taux de séroprotection du vaccin (≥ 5 gp ELISA unités/mL) étaient approximativement de 85 % après la première dose et de 100 % après la seconde dose et les MGT (Moyenne Géométrique des Titres) été approximativement multipliés par 10 après la seconde dose (pour la tolérance, voir rubrique "Effets indésirables").
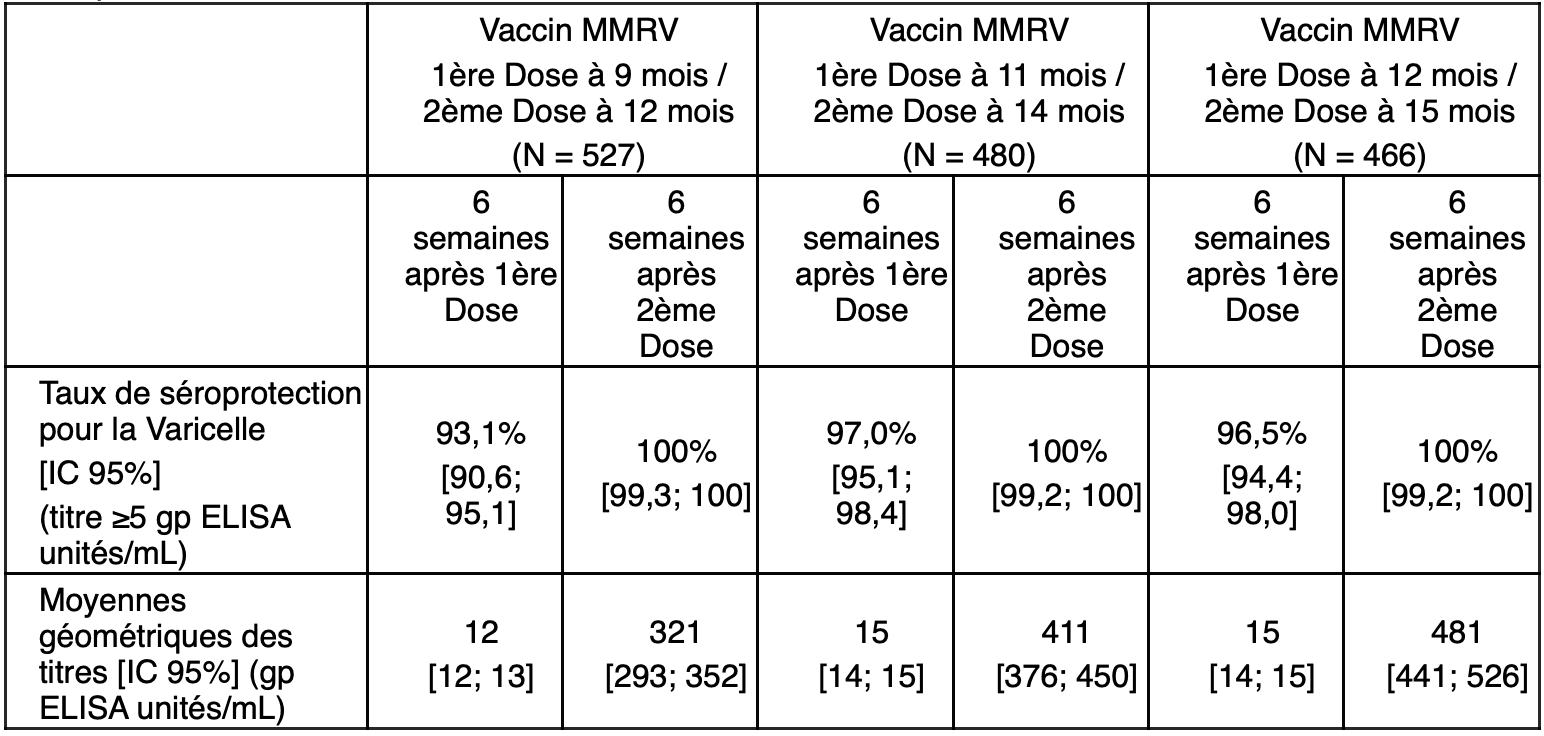
- Schéma à 2 doses chez les sujets en bonne santé âgés de 9 mois à 12 mois au moment de la première dose
Une étude clinique a été conduite avec un vaccin combiné rougeole, oreillons, rubéole et varicelle (Oka/Merck) (MMR V) administré avec un schéma en 2 doses, les doses étant données à 3 mois d'intervalle chez 1 620 sujets en bonne santé âgés de 9 à 12 mois au moment de la première dose.
Le profil de tolérance après la 1ère et la 2ème dose était généralement comparable pour toutes les cohortes d'âge.
Dans le groupe d'analyse complet (sujets vaccinés indépendamment de leur titre d'anticorps à l'inclusion) des taux de séroprotection de 100 % ont été mis en évidence pour la varicelle après l'administration de la deuxième dose, indépendamment de l'âge du vacciné à la première dose.
Les taux de séroprotection et les moyennes géométriques des titres (MGTs) contre la varicelle pour le groupe d'analyse complet sont donnés dans le tableau suivant.

Durée de la réponse immunitaire
- Schéma à une dose chez des sujets âgés de 12 mois à 12 ans
Dans les études cliniques impliquant les sujets sains âgés de 12 mois à 12 ans et ayant été suivis à long terme après une dose de vaccin, des anticorps détectables contre la varicelle (≥ 0,6 gp ELISA unités/mL) étaient présents chez 99,1 % (3 092/3 120) à 1 an, 99,4 % (1 382/1 391) à 2 ans, 98,7 % (1 032/1 046) à 3 ans, 99,3 % (997/1 004) à 4 ans, 99,2 % (727/733) à 5 ans et 100 % (432/432) à 6 ans après la vaccination.
- Schéma à deux doses chez des sujets âgés de 12 mois à 12 ans
Sur une période de suivi de 9 ans, les MGT et le pourcentage de sujets ayant des titres en anticorps VZV ≥ 5 gp ELISA unités/mL chez les sujets ayant reçu deux doses étaient supérieurs à ceux des sujets ayant reçu une dose pour la première année de suivi, et comparables durant la période de suivi globale. Le taux cumulé de persistance des anticorps VZV avec les deux schémas est resté très élevé après 9 ans de suivi (99,0 % pour le groupe ayant reçu une dose et 98,8 % pour le groupe ayant reçu deux doses).
- Sujets âgés de 13 ans et plus
Dans les études cliniques impliquant des sujets sains âgés de 13 ans et plus ayant reçu 2 doses de vaccin, des anticorps détectables contre la varicelle (≥ 0,6 unité gp ELISA) étaient présents chez 97,9 % (568/580) à 1 an, 97,1 % (34/35) à 2 ans, 100 % (144/144) à 3 ans, 97 % (98/101) à 4 ans, 97,5 % (78/80) à 5 ans et 100 % (45/45) à 6 ans après la vaccination.
Une augmentation du taux des anticorps a été observée chez les sujets vaccinés après exposition au virus sauvage de la varicelle, ce qui pourrait indiquer une persistance à long terme des anticorps après vaccination dans ces études. La durée de la réponse immunitaire suite à l'administration du vaccin varicelleux (vivant) (souche Oka/Merck) en l'absence d'effet rappel naturel n'est pas connue (voir rubrique "Posologie").
La mémoire immunitaire a été démontrée par l'administration d'une dose de rappel du vaccin varicelleux (vivant) (souche Oka/Merck) 4 à 6 ans après la première vaccination chez 419 sujets âgés de 1 à 17 ans au moment de la primovaccination. Les Moyennes Géométriques des Titres (MGT) sont passées de 25,7 gp ELISA unités/mL avant la dose de rappel à 143,6 gp ELISA unités/mL environ 7 à 10 jours après la dose de rappel.
3. Efficacité sur le terrain du vaccin contre la varicelle (vivant) (souche Oka/Merck)
Etudes observationnelles de l'efficacité sur le terrain à long terme du vaccin contre la varicelle :
Les données de surveillance provenant de deux études américaines observationnelles de l'efficacité sur le terrain ont confirmé que la vaccination généralisée contre la varicelle réduit le risque de varicelle d'environ 90 %. Par ailleurs, la protection est maintenue pendant au moins 15 ans à la fois chez les sujets vaccinés et non vaccinés. Ces données suggèrent également que la vaccination contre la varicelle pourrait réduire le risque de zona chez les sujets vaccinés.
Dans la première étude, une étude de cohorte prospective à long terme, environ 7 600 enfants vaccinés en 1995 avec le vaccin varicelleux dans leur deuxième année de vie ont été activement suivis pendant 14 ans afin d'évaluer la survenue de la varicelle et du zona. A la fin de l'étude en 2009, 38 % des enfants inclus dans l'étude avaient reçus une deuxième dose du vaccin contre la varicelle. Il faut noter qu'en 2006, une deuxième dose de vaccin contre la varicelle a été recommandée aux Etats-Unis. Sur l'ensemble du suivi, l'incidence de la varicelle a été environ 10 fois plus faible chez les sujets vaccinés que chez les enfants du même âge dans la période pré-vaccinale (l'efficacité sur le terrain du vaccin estimée pendant la période de l'étude était entre 73 % et 90 %). En ce qui concerne le zona, l'incidence de zona a été plus faible chez les sujets vaccinés contre la varicelle pendant la période de suivi par rapport aux enfants du même âge ayant présenté des antécédents de varicelle de type sauvage dans la période pré-vaccinale (risque relatif = 0,61, IC à 95 % 0,43 – 0,89). Les cas de varicelle et de zona ont généralement été bénins.
Dans une seconde étude de surveillance à long terme, cinq enquêtes transversales sur l'incidence de la varicelle, chacune à partir d'un échantillon randomisé d'environ 8 000 enfants et adolescents de 5 à 19 ans, ont été menées sur 15 ans, de 1995 (période pré-vaccinale) à 2009. Les résultats ont montré une baisse progressive des taux de varicelle d'un total de 90 à 95 % (environ 10 à 20 fois) de 1995 à 2009 dans tous les groupes d'âge, à la fois chez les enfants et les adolescents vaccinés et non vaccinés. En outre, une diminution d'environ 90 % (environ 10 fois) des taux d'hospitalisation liés à la varicelle a été observée dans tous les groupes d'âge.
Conservation
Durée de conservation : 2 ans.
A conserver au réfrigérateur (entre 2 °C et 8 °C).
Conserver le flacon dans l’emballage extérieur à l'abri de la lumière.
Ne pas congeler.
Après reconstitution, le vaccin doit être utilisé immédiatement. Cependant, la stabilité a été démontrée pendant 30 minutes entre +20 °C et +25 °C.
Jeter le vaccin s'il n'est pas utilisé dans les 30 minutes suivant sa reconstitution.
Manipulation
Avant reconstitution, le flacon contient une poudre blanche à blanc cassé et la seringue préremplie contient un solvant liquide clair, incolore. Le vaccin reconstitué est un liquide clair, incolore à jaune pâle.
Eviter tout contact avec des désinfectants.
Pour reconstituer le vaccin, utiliser uniquement le solvant fourni avec la seringue préremplie.
Il est important d’utiliser une seringue et une aiguille stériles distinctes pour chaque patient afin de prévenir la transmission d’agents infectieux d’un sujet à un autre.
Une aiguille doit être utilisée pour la reconstitution et une nouvelle aiguille distincte pour l’injection.
Instructions pour la préparation du vaccin
Pour fixer l’aiguille, elle doit être fermement placée sur l'embout de la seringue et sécurisée par une rotation.
Injecter la totalité du contenu de la seringue préremplie dans le flacon contenant la poudre. Agiter doucement afin de mélanger parfaitement.
Le vaccin reconstitué doit être inspecté visuellement pour mettre en évidence la présence de particules étrangères et/ou tout changement de l'aspect physique. Le vaccin ne doit pas être utilisé s'il est noté la présence de particules ou si l'apparence n'est pas celle d'un liquide clair incolore à jaune pâle après reconstitution.
Il est recommandé d’administrer le vaccin immédiatement après reconstitution afin de minimiser la perte d’activité. Jeter le vaccin reconstitué s’il n’est pas utilisé dans les 30 minutes.
Ce vaccin ne doit pas être mélangé avec d'autres médicaments.
Ne pas congeler le vaccin reconstitué.
Prélever la totalité du contenu du flacon avec une seringue, changer l’aiguille et injecter le vaccin par voie sous-cutanée ou intramusculaire.
L'administration du vaccin doit être consignée par le médecin sur le carnet de vaccination ou de santé avec le numéro de lot. Il peut aussi être inscrit par le patient ou son médecin sur un carnet de vaccination numérique (version grand public ou professionnelle).
Tout médicament non utilisé ou déchet doit être éliminé conformément à la réglementation en vigueur.
Autres informations
Données de sécurité préclinique
Les études de tolérance pré-cliniques classiques n'ont pas été effectuées, dans la mesure où il n'y a pas de données pré-cliniques particulières concernant la tolérance, autres que les données déjà incluses dans les autres sections du RCP.
Remboursement
Remboursé par la Sécurité sociale à 65% dans le cadre d'une vaccination contre la varicelle, chez les personnes suivantes n'ayant jamais développé de symptômes de la maladie par le passé :
- adulte à partir de 18 ans qui présentent une éruption dans les 3 jours suivant une exposition au virus;
- étudiants qui entrent en première année des études médicales et paramédicales ;
- enfants qui sont candidats à une greffe d'organe solide (vaccination dans les 6 mois précédant de la greffe) ;
- adolescents de 12 à 18 ans ;
- femmes en âge de procréer, notamment celles qui ont un projet de grossesse ;
- femmes dans les suites d'une première grossesse, sous couvert d'une contraception efficace.
JOURNAL OFFICIEL ; 15/03/06.
Cette présentation est agréée aux collectivités.